图文并茂:最常见的肠道缺血性疾病——缺血性结肠炎的识别与处理 | 临床必备
2021-02-22 17:15:42来源:医脉通阅读:20次
作者:蓝鲸晓虎
本文为作者授权医脉通发布,未经授权请勿转载。
病例呈现
患者男,47岁,因解鲜血便,间断腹痛1周急诊入院。
入院检查:血压80/60 mm Hg,脉搏150次/分,有脱水征,腹部查体无明显异常。仰卧位腹部X线检查示横结肠扩张(图1)。
患者留观期间因临床状况恶化,紧急行剖腹探查术,见升结肠和横结肠近半部分广泛坏死,行右半结肠切除术+末端回肠造口术。
患者术后恢复良好, 2周后出院。

图1 横结肠扩张,左半可见“拇指印”
结肠的血供
结肠接受两条主要动脉的供血:
➤肠系膜上动脉,有三个结肠分支(回结肠、结肠右和结肠中动脉);
➤肠系膜下动脉,也有三个结肠分支(结肠左、乙状结肠和直肠上动脉)。
两个易发生缺血的区域是①右回结肠动脉的末端——距离肠系膜上动脉的起始处最远,和②德拉蒙德(Drummond)边缘动脉——在脾曲处沿结肠壁走行,构成肠系膜上/下动脉间的交通支。
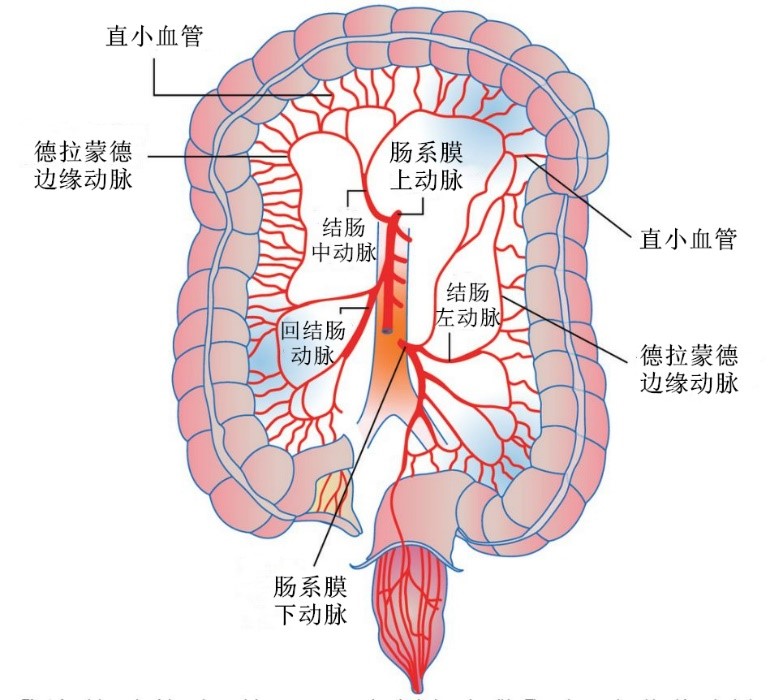
图2 结肠动脉供血示意图
缺血性结肠炎(Ischemic colitis,IC)是由于结肠某段短暂性供血减少所致。大多数缺血性结肠炎病例是由供应结肠的小血管的非闭塞性损伤引起的,没有明确的促发因素。临床上缺血性结肠炎易与肠系膜缺血混淆,后者通常由血栓栓塞引起。表1比较了两者的差异。在缺血性结肠炎中,非闭塞性事件引起的急性、一过性结肠局部血液灌注不足,导致粘膜溃疡、炎症和出血。
表1 缺血性结肠炎和肠系膜缺血之间的差异

IC的解剖位置分布
IC可发生于从盲肠到直肠的任何部位。以往认为IC发生在血流较少的 “分水岭”区域,如脾曲和直-乙交界处,但上述区域仅分别累及3-5%和4.8-25%的患者。根据病例报道,23-80%的IC见于降结肠和乙状结肠。右侧结肠炎的发生率为4.5%-26%。

图3 缺血性结肠炎按解剖位置的分布比例
IC的分类
IC分可简单分为坏疽性结肠炎(约占15-20%)和非坏疽性结肠炎(约占80-85%)。根据临床表现,可细分为以下6类:
表2 细化的缺血性结肠分类

IC的风险因素
最近的一项研究表明,年龄>60岁、糖尿病、高血压、低白蛋白血症、接受血液透析和慢性便秘(包括药物相关)的患者发生IC的风险较高。
据报告,肠易激综合征患者的IC风险比增加3.4,慢阻肺患者的风险比增加2-4倍。
表3 缺血性结肠炎的常见原因

如何诊断IC?
对可能患有缺血性结肠炎的患者,腹部CT是首选的诊断检查。美国胃肠病学会(AGA)指南建议在入院的最初几个小时内行CT;建议在48小时内进行结肠镜检查,通过观察粘膜明确诊断。尽管常在临床上用于评估腹痛,腹部平片或超声检查仅能显示非特异性肠梗阻模式或肠系膜增厚,在诊断IC中没有作用。
增强CT
CT检查能在高达98%的IC患者中出现阳性结果,包括肠壁增厚、异常或无壁增强、扩张、肠系膜绞窄、静脉怒张、腹水、肠壁内积气和门静脉气体。这些特征(尤其是肠系膜上动脉和肠系膜下动脉之间的分水岭)的存在将提示缺血性结肠炎的诊断,但不能完全与其他类型的结肠炎区分。CT可排除腹痛的其它诊断和穿孔等并发症。
内镜检查
早期内镜检查可通过直接可视化确诊,并帮助区分可采取保守治疗的和需要紧急手术的患者。结肠镜检查时观察到的一过性非坏疽性缺血性结肠炎特征包括:
➤点状出血
➤粘膜水肿、已破裂
➤节段性红斑
➤散发性糜烂
➤纵行溃疡(结肠单条纹征)
➤清晰界定的受累节段
表4 Favier缺血性结肠炎的内镜下分级

IC的治疗选择
约80%的IC患者可以保守治疗,20%需要手术治疗。
➤保守治疗包括静脉输液、禁食、胃肠减压(根据临床情况使用鼻胃管和/或肛门排气)、稳定并优化心肺功能、避免使用血管加压药和停用任何其他可能的致病药物
➤尽管没有充分证据支持在IC患者中使用抗生素,但考虑到对防止细菌易位的作用,大多数研究推荐使用抗生素
➤有多种合并症、血流动力学不稳定和腹膜体征的患者往往预后不良,应当给予抗生素
➤糖皮质激素对改善IC患者预后无作用
➤AGA指南建议对出现腹膜体征、大出血、中毒性巨结肠和暴发性结肠炎的患者进行手术
➤结肠切除术的范围应基于内镜和影像学结果,而不是基于浆膜外观,具体包括节段性肠切除术、结肠次全切除术和全结肠切除术,术式包括Hartman术和一期吻合术
IC的预后
大多数IC患者表现为可逆性结肠病伴一过性结肠炎,其症状在2-3周内消退,结肠粘膜在2-3周内愈合。然而,坏疽性IC患者的死亡率为30%,泛发性结肠炎患者的死亡率接近100%。基于既往研究得出的结论,接受保守治疗的患者死亡率为6%,手术治疗的患者死亡率为40%,但术后存活的患者通常结局良好。
参考文献:
1. Trotter JM, Hunt L, Peter MB. Ischaemic colitis. BMJ. 2016;355:i6600.
2. Azam B, Kumar M, Mishra K, Dhibar DP. Ischemic Colitis. J Emerg Med. 2019;56(5):e85-e86.
3. Xu Y, Xiong L, Li Y, Jiang X, Xiong Z. Diagnostic methods and drug therapies in patients with ischemic colitis. Int J Colorectal Dis. 2021;36(1):47-56.
4. Nikolic AL, Keck JO. Ischaemic colitis: uncertainty in diagnosis, pathophysiology and management. ANZ J Surg. 2018;88(4):278-283.
5. Doulberis M, Panagopoulos P, Scherz S, Dellaporta E, Kouklakis G. Update on ischemic colitis: from etiopathology to treatment including patients of intensive care unit. Scand J Gastroenterol. 2016;51(8):893-902.
6. Tadros M, Majumder S, Birk JW. A review of ischemic colitis: is our clinical recognition and management adequate? Expert Rev Gastroenterol Hepatol. 2013;7(7):605-13.